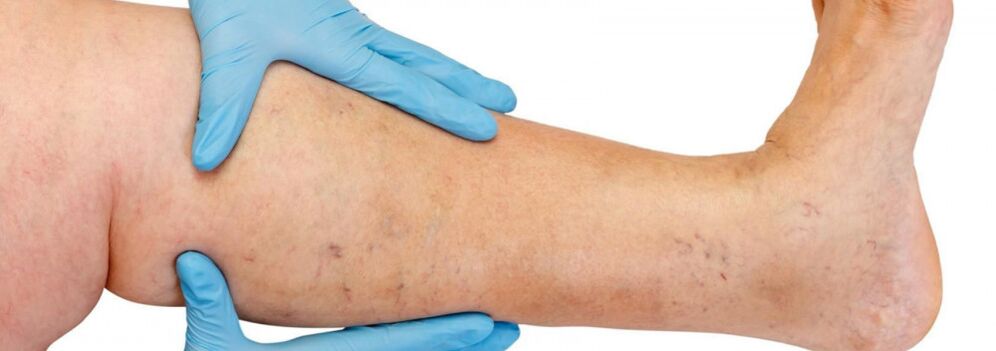
Structura anatomică a sistemului venos al extremităților inferioare se caracterizează printr-o mare variabilitate. Cunoașterea caracteristicilor individuale ale structurii sistemului venos joacă un rol important în evaluarea datelor de examinare instrumentală și în alegerea metodei corecte de tratament.
Venele extremităților inferioare sunt împărțite în superficiale și profunde. Sistemul venos superficial al extremităților inferioare începe de la plexurile venoase ale degetelor de la picioare, formând rețeaua venoasă a dorsului piciorului și arcul dorsal cutanat al piciorului. Din ea provin venele marginale mediale și laterale, care trec în venele safene mai mari și, respectiv, mai mici. Vena safenă mare este cea mai lungă venă din organism, conține de la 5 până la 10 perechi de valve, iar diametrul ei normal este de 3-5 mm. Are originea în treimea inferioară a piciorului în fața epicondilului medial și se ridică în țesutul subcutanat al piciorului și coapsei. În zona inghinală, marea safenă se scurge în vena femurală. Uneori, marea safenă de pe coapsă și picior poate fi reprezentată de două sau chiar trei trunchi. Vena safenă mică începe în treimea inferioară a piciorului de-a lungul suprafeței sale laterale. În 25% din cazuri, curge în vena poplitee din zona fosei poplitee. În alte cazuri, vena safenă mică se poate ridica deasupra fosei poplitee și poate curge în vena safenă femurală mare sau în vena profundă a coapsei.
Venele profunde ale dorsului piciorului încep cu venele metatarsiene dorsale ale piciorului, care se varsă în arcul venos dorsal al piciorului, de unde curge sângele în venele tibiale anterioare. La nivelul treimii superioare a gambei, venele tibiale anterioare si posterioare se contopesc pentru a forma vena poplitea, care este situata lateral si oarecum posterior de artera cu acelasi nume. În zona fosei poplitee, vena safenă mică și venele articulației genunchiului curg în vena popliteă. Vena profundă a coapsei curge de obicei în vena femurală la 6-8 cm sub pliul inghinal. Deasupra ligamentului inghinal, acest vas primește vena epigastrică, vena profundă care înconjoară ilionul, și trece în vena iliacă externă, care se contopește cu vena iliacă internă la nivelul articulației sacroiliace. Vena iliacă comună pereche începe după confluența venelor iliace externe și interne. Venele iliace comune drepte și stângi se contopesc pentru a forma vena cavă inferioară. Este un vas mare, fără valve, de 19-20 cm lungime și 0,2-0,4 cm în diametru. Vena cavă inferioară are ramuri parietale și viscerale, prin care curge sângele de la extremitățile inferioare, trunchiul inferior, organele abdominale și pelvisul mic.
Venele perforante (comunicante) leagă venele profunde cu cele superficiale. Majoritatea au valve situate suprafascial și datorită cărora sângele se deplasează din venele superficiale spre cele profunde. Există vene perforante directe și indirecte. Cele directe conectează direct rețelele venoase profunde și superficiale, cele indirecte se conectează indirect, adică mai întâi curg în vena musculară, care apoi se varsă în vena profundă.
Marea majoritate a venelor perforante provin mai degrabă din afluenți decât din trunchiul marii vene safene. La 90% dintre pacienți, există incompetență a venelor perforante ale suprafeței mediale a treimii inferioare a piciorului. Pe piciorul inferior se observă cel mai des incompetența venelor perforante ale lui Cockett, care leagă ramura posterioară a marii safene (vena lui Leonardo) cu venele profunde. În treimile mijlocii și inferioare ale coapsei există de obicei 2-4 vene perforante cele mai permanente (Dodd, Gunter), care leagă direct trunchiul marii safene cu vena femurală. Cu transformarea varicoasă a venei safene mici, se observă cel mai adesea vene comunicante incompetente ale treimii mijlocii, inferioare a piciorului și în zona maleolei laterale.
Cursul clinic al bolii
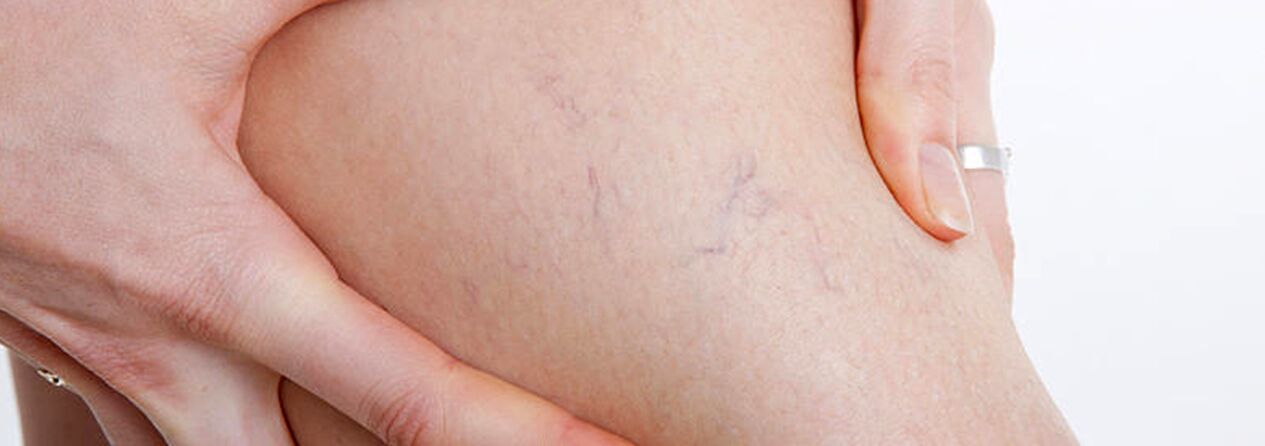
De cele mai multe ori, venele varicoase apar în sistemul venei safene mari, mai rar în sistemul venei safene mici și încep cu afluenții trunchiului venei de pe picioare. Cursul natural al bolii în stadiul inițial este destul de favorabil; în primii 10 ani sau mai mult, în afară de un defect cosmetic, pacienții nu pot fi deranjați de nimic. Ulterior, dacă nu se efectuează tratamentul în timp util, încep să apară plângeri de senzație de greutate, oboseală la picioare și umflarea acestora după o activitate fizică (mers lung, în picioare) sau după-amiaza, în special în sezonul cald. Majoritatea pacienților se plâng de durere la nivelul picioarelor, dar la întrebări detaliate este posibil să dezvăluie că aceasta este tocmai o senzație de plenitudine, greutate și plinătate în picioare. Chiar și cu o scurtă repaus și poziția ridicată a membrului, severitatea senzațiilor scade. Aceste simptome sunt cele care caracterizează insuficiența venoasă în acest stadiu al bolii. Dacă vorbim de durere, este necesar să excludem alte cauze (insuficiență arterială a extremităților inferioare, tromboză venoasă acută, dureri articulare etc.). Progresia ulterioară a bolii, pe lângă creșterea numărului și mărimii venelor dilatate, duce la apariția unor tulburări trofice, adesea datorită adaosului de vene perforante incompetente și apariției insuficienței valvulare a venelor profunde.
În caz de insuficiență a venelor perforante, tulburările trofice se limitează la oricare dintre suprafețele piciorului (lateral, medial, posterior). Tulburările trofice în stadiul inițial se manifestă prin hiperpigmentarea locală a pielii, apoi apare îngroșarea (indurarea) țesutului adipos subcutanat până la dezvoltarea celulitei. Acest proces se încheie cu formarea unui defect ulcerativ-necrotic, care poate atinge un diametru de 10 cm sau mai mult și se extinde adânc în fascie. Locul tipic de apariție al ulcerelor trofice venoase este zona maleolei mediale, dar localizarea ulcerelor pe piciorul inferior poate fi diferită și multiplă. În stadiul tulburărilor trofice, apar mâncărimi severe și arsuri în zona afectată; Unii pacienți dezvoltă eczeme microbiene. Durerea în zona ulcerului poate să nu fie exprimată, deși în unele cazuri este intensă. În acest stadiu al bolii, greutatea și umflarea piciorului devin constante.
Diagnosticul venelor varicoase
Este deosebit de dificil de diagnosticat stadiul preclinic al venelor varicoase, deoarece un astfel de pacient poate să nu aibă vene varicoase pe picioare.
La astfel de pacienți, diagnosticul de varice ale picioarelor este respins din greșeală, deși există simptome de varice, indicii că pacientul are rude care suferă de această boală (predispoziție ereditară) și date ecografice privind modificările patologice inițiale ale sistemului venos.
Toate acestea pot duce la nerespectarea termenelor limită pentru începerea optimă a tratamentului, formarea de modificări ireversibile în peretele venos și dezvoltarea unor complicații foarte grave și periculoase ale venelor varicoase. Numai atunci când boala este recunoscută într-un stadiu preclinic precoce, devine posibilă prevenirea modificărilor patologice ale sistemului venos al picioarelor prin efecte terapeutice minime asupra venelor varicoase.
Evitarea diferitelor tipuri de erori de diagnostic și efectuarea unui diagnostic corect este posibilă numai după o examinare amănunțită a pacientului de către un specialist cu experiență, interpretarea corectă a tuturor plângerilor sale, o analiză detaliată a istoricului bolii și informațiile maxime posibile despre starea sistemului venos al picioarelor obținute cu ajutorul celor mai moderne echipamente (metode instrumentale de diagnosticare).
Scanarea duplex este uneori efectuată pentru a determina locația exactă a venelor perforante, identificând refluxul venovenos într-un cod de culoare. În cazul insuficienței supapelor, supapele acestora încetează să se închidă complet în timpul manevrei Valsava sau testelor de compresie. Insuficiența valvulară duce la apariția refluxului venovenos, ridicat, prin joncțiunea safenofemurală incompetentă, și scăzut, prin venele perforante incompetente ale gambei. Folosind această metodă, este posibil să se înregistreze fluxul invers de sânge prin foile prolapsate ale unei supape incompetente. De aceea diagnosticul este în mai multe etape sau pe mai multe niveluri. Într-o situație normală, diagnosticul se face după diagnosticarea cu ultrasunete și examinarea de către un flebolog. Cu toate acestea, în cazuri deosebit de dificile, examinarea trebuie efectuată în etape.
- În primul rând, un chirurg flebolog efectuează o examinare și o interogare amănunțită;
- dacă este necesar, pacientul este trimis pentru metode suplimentare de cercetare instrumentală (angioscanare duplex, fleboscintigrafie, limfoscintigrafie);
- pacienților cu boli concomitente (osteocondroză, eczeme varicoase, insuficiență limfovenoasă) li se oferă consultanță cu consultanți de specialitate de top pe aceste boli) sau metode suplimentare de cercetare;
- toți pacienții care necesită intervenție chirurgicală sunt consultați mai întâi de chirurgul operator și, dacă este necesar, de un anestezist.
Tratament
Tratamentul conservator este indicat mai ales pacientilor care au contraindicatii la tratamentul chirurgical: datorita starii lor generale, cu usoara dilatare a venelor cauzand doar neplaceri cosmetice, sau daca interventia chirurgicala este refuzata. Tratamentul conservator are ca scop prevenirea dezvoltării ulterioare a bolii. În aceste cazuri, pacienții trebuie sfătuiți să panseze suprafața afectată cu un bandaj elastic sau să poarte ciorapi elastici, să își aseze periodic picioarele în poziție orizontală și să efectueze exerciții speciale pentru picior și picior inferior (flexie și extensie în articulațiile gleznei și genunchiului) pentru activarea pompei musculo-venoase. Compresia elastică accelerează și îmbunătățește fluxul sanguin în venele profunde ale coapsei, reduce cantitatea de sânge din venele safene, previne formarea edemului, îmbunătățește microcirculația și ajută la normalizarea proceselor metabolice în țesuturi. Bandajarea ar trebui să înceapă dimineața, înainte de a te da jos din pat. Pansamentul se aplica cu usoara tensiune de la degete pana la coapsa, cu prindere obligatorie a calcaiului si a articulatiei gleznei. Fiecare rundă ulterioară a bandajului ar trebui să se suprapună pe cea anterioară pe jumătate. Se recomandă utilizarea tricotajelor medicale certificate cu selecția individuală a gradului de compresie (de la 1 la 4). Pacienții trebuie să poarte pantofi confortabili, cu tălpi tari și tocuri joase, să evite statul în picioare prelungit, munca fizică grea și să lucreze în zone calde și umede. Dacă, din cauza naturii activității de muncă, pacientul trebuie să stea mult timp, atunci picioarele trebuie așezate într-o poziție ridicată prin plasarea unui suport special de înălțimea necesară sub picioare. Este indicat să mergi puțin la fiecare 1-1,5 ore sau să stai în picioare de 10-15 ori. Contracțiile rezultate ale mușchilor gambei îmbunătățesc circulația sângelui și cresc fluxul venos. În timpul somnului, picioarele trebuie să fie așezate într-o poziție ridicată.
Pacienții sunt sfătuiți să limiteze aportul de apă și sare, să normalizeze greutatea corporală și să ia periodic diuretice și medicamente care îmbunătățesc tonusul venos. Conform indicațiilor, sunt prescrise medicamente care îmbunătățesc microcirculația în țesuturi. Pentru tratament, se recomandă utilizarea medicamentelor antiinflamatoare nesteroidiene.
Terapia fizică joacă un rol important în prevenirea venelor varicoase. Pentru formele necomplicate sunt utile procedurile cu apă, în special înotul, băile calde (nu mai mult de 35°) pentru picioare cu o soluție de sare de masă 5-10%.
Scleroterapie prin compresie
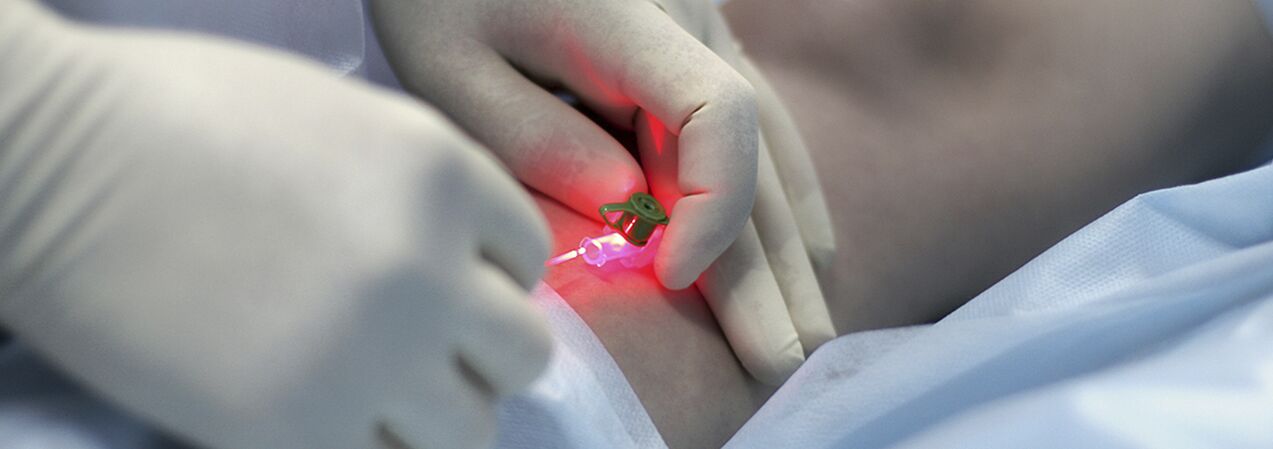
Indicațiile terapiei injectabile (scleroterapie) pentru vene varicoase sunt încă în dezbatere. Metoda constă în introducerea unui agent sclerozant în vena dilatată, comprimarea acestuia ulterioară, dezolarea și scleroza. Medicamentele moderne utilizate în aceste scopuri sunt destul de sigure, adică nu provoacă necroză a pielii sau a țesutului subcutanat atunci când sunt administrate extravasal. Unii specialiști folosesc scleroterapia pentru aproape toate formele de varice, în timp ce alții resping metoda complet. Cel mai probabil, adevărul se află undeva la mijloc și are sens ca femeile tinere cu stadiile inițiale ale bolii să folosească metoda de tratament prin injectare. Singurul lucru este că trebuie avertizați cu privire la posibilitatea de recidivă (mai mare decât în cazul intervenției chirurgicale), necesitatea de a purta constant un bandaj compresiv de fixare pentru o perioadă lungă de timp (până la 3-6 săptămâni) și probabilitatea ca mai multe ședințe să fie necesare pentru scleroza completă a venelor.
Grupul de pacienți cu vene varicoase ar trebui să includă pacienți cu telangiectazii („vene păianjen”) și dilatarea ochiurilor venelor safene mici, deoarece cauzele dezvoltării acestor boli sunt identice. În acest caz, împreună cu scleroterapia, puteți și coagulare laser percutanată, dar numai după excluderea afectarii venelor profunde și perforante.
Coagularea percutanată cu laser (PLC)
Aceasta este o metodă bazată pe principiul fotocoagulării selective (fototermoliza), bazată pe absorbția diferită a energiei laser de către diferite substanțe din organism. O caracteristică specială a metodei este natura fără contact a acestei tehnologii. Capul de focalizare concentrează energia într-un vas de sânge din piele. Hemoglobina din vas absoarbe selectiv razele laser de o anumită lungime de undă. Sub acțiunea unui laser, în lumenul vasului are loc distrugerea endoteliului, ceea ce duce la lipirea pereților vasului.
Eficacitatea PLK depinde direct de adâncimea de penetrare a radiației laser: cu cât vasul este mai adânc, cu atât lungimea de undă ar trebui să fie mai mare, astfel că PLK are indicații destul de limitate. Pentru vasele cu un diametru care depășește 1,0-1,5 mm, microscleroterapia este cea mai eficientă. Având în vedere distribuția extinsă și ramificată a venelor de păianjen pe picioare și diametrul variabil al vaselor, în prezent se utilizează în mod activ o metodă de tratament combinată: în prima etapă, se efectuează scleroterapia venelor cu un diametru mai mare de 0,5 mm, apoi se folosește un laser pentru a îndepărta „stelele” rămase cu un diametru mai mic.
Procedura este practic nedureroasă și sigură (răcirea pielii și anestezicele nu sunt utilizate), deoarece lumina dispozitivului aparține părții vizibile a spectrului, iar lungimea de undă a luminii este proiectată astfel încât apa din țesuturi să nu fiarbă și pacientul să nu primească arsuri. Pentru pacienții cu sensibilitate mare la durere, se recomandă aplicarea prealabilă a unei creme cu efect anestezic local. Eritemul și umflarea dispar în 1-2 zile. După curs, timp de aproximativ două săptămâni, unii pacienți pot prezenta întunecarea sau luminarea zonei tratate a pielii, care apoi dispare. La persoanele cu pielea deschisă, modificările sunt aproape de neobservat, dar la pacienții cu piele închisă sau bronz puternic, riscul unei astfel de pigmentări temporare este destul de mare.
Numărul de proceduri depinde de complexitatea cazului - vasele de sânge sunt la adâncimi diferite, leziunile pot fi minore sau pot ocupa o suprafață destul de mare a pielii, dar de obicei nu sunt necesare mai mult de patru ședințe de terapie cu laser (5-10 minute fiecare). Rezultatul maxim într-un timp atât de scurt este atins datorită formei unice „pătrate” a pulsului de lumină a dispozitivului; își mărește eficacitatea față de alte dispozitive, reducând și posibilitatea apariției efectelor secundare după procedură.
Tratament chirurgical
Chirurgia este singura metodă radicală de tratament pentru pacienții cu vene varicoase ale extremității inferioare. Scopul operației este eliminarea mecanismelor patogenetice (reflux veno-venos). Acest lucru se realizează prin îndepărtarea trunchiurilor principale ale venei safene mari și mici și ligarea venelor comunicante incompetente.
Tratamentul chirurgical al venelor varicoase are o istorie de o sută de ani. Anterior, și încă mai fac mulți chirurgi, se foloseau incizii mari de-a lungul venelor varicoase și anestezie generală sau rahidiană. Urmele după o astfel de „mini-flebectomie” rămân o reamintire pentru toată viața a intervenției chirurgicale. Primele operații pe vene (după Schade, conform lui Madelung) au fost atât de traumatizante încât răul de la ele a depășit răul de la varice.
În 1908, chirurgul american Babcock a inventat o metodă de tragere a venelor subcutanate folosind o sondă metalică rigidă cu o măsline. Într-o formă îmbunătățită, această metodă de intervenție chirurgicală pentru îndepărtarea venelor varicoase este încă folosită în multe spitale publice. Venele varicoase sunt îndepărtate folosind incizii separate, așa cum a sugerat chirurgul Narat. Astfel, flebectomia clasică se numește metoda Babcock-Narat. Flebectomia conform Babcock-Narat are dezavantaje - cicatrici mari după intervenție chirurgicală și sensibilitate afectată a pielii. Capacitatea de lucru este redusă timp de 2-4 săptămâni, ceea ce face dificil ca pacienții să accepte tratamentul chirurgical al venelor varicoase.
Flebologii au dezvoltat o tehnologie unică pentru tratarea venelor varicoase într-o singură zi. Cazurile complexe sunt operate prin folosire tehnologie combinată. Principalele trunchiuri mari varicoase sunt îndepărtate prin stripping invers, ceea ce presupune o intervenție minimă prin mini-incizii (de la 2 la 7 mm) ale pielii, care practic nu lasă cicatrici. Utilizarea unei tehnici minim invazive implică traumatisme tisulare minime. Rezultatul acestei operatii este eliminarea varicelor cu un rezultat estetic excelent. Tratamentul chirurgical combinat se efectuează sub anestezie intravenoasă totală sau rahianestezie, cu o perioadă de spitalizare maximă de până la 1 zi.
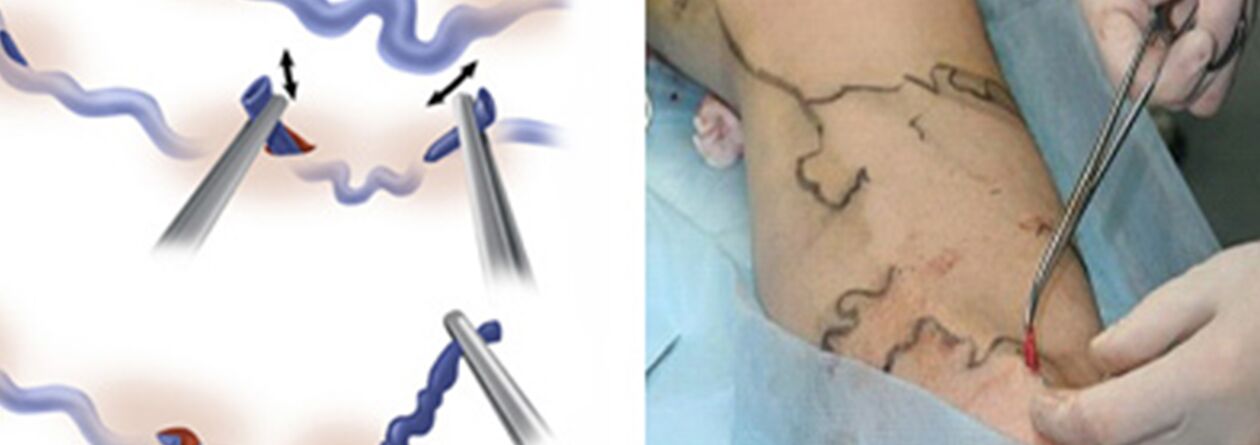
Tratamentul chirurgical include:
- Crossectomie - traversarea locului unde trunchiul marii safene se varsă în sistemul venos profund;
- Stripping este îndepărtarea unui fragment de venă varicoasă. Se îndepărtează doar varice și nu toată (ca în varianta clasică).
De fapt miniflebectomie a înlocuit tehnica Narat pentru îndepărtarea afluenților varicoși ai venelor principale. Anterior se făceau incizii cutanate de la 1-2 la 5-6 cm de-a lungul cursului varicelor, prin care venele erau izolate și îndepărtate. Dorința de a îmbunătăți rezultatul cosmetic al intervenției și de a putea îndepărta venele nu prin incizii tradiționale, ci prin mini-incizii (puncții), i-a forțat pe medici să dezvolte instrumente care să le permită să facă aproape același lucru printr-un defect minim al pielii. Așa au apărut seturi de „cârlige” de flebectomie de diferite dimensiuni și configurații și spatule speciale. Și în locul unui bisturiu obișnuit, au început să fie folosite bisturii cu o lamă foarte îngustă sau ace cu un diametru destul de mare pentru a străpunge pielea (de exemplu, un ac folosit pentru a lua sânge venos pentru analiză cu un diametru de 18G). În mod ideal, semnul unei puncție cu un astfel de ac este practic invizibil după ceva timp.
Unele forme de vene varicoase sunt tratate în ambulatoriu sub anestezie locală. Traumatismele minime în timpul miniflebectomiei, precum și un risc scăzut de intervenție, permit ca această operație să fie efectuată într-un spital de zi. După o observație minimă în clinică după operație, pacientul poate fi trimis acasă pe cont propriu. În perioada postoperatorie se menține un stil de viață activ, se încurajează mersul activ. Incapacitatea temporară de muncă nu durează, de obicei, mai mult de 7 zile, apoi este posibil să începeți munca.
Când se utilizează microflebectomia?
- Când diametrul trunchiurilor varicoase ale venei safene mari sau mici este mai mare de 10 mm;
- După ce a suferit tromboflebită la principalele trunchiuri subcutanate;
- După recanalizarea trunchiurilor după alte tipuri de tratament (EVLT, scleroterapie);
- Îndepărtarea venelor varicoase individuale foarte mari.
Poate fi o operație independentă sau poate fi o componentă a unui tratament combinat al venelor varicoase, combinat cu tratamentul venelor cu laser și scleroterapie. Tactica de utilizare este determinată individual, ținând cont întotdeauna de rezultatele scanării duplex cu ultrasunete a sistemului venos al pacientului. Microflebetomia este utilizată pentru a îndepărta venele din diferite locații care s-au schimbat din diverse motive, inclusiv pe față. Profesorul Varadi de la Frankfurt și-a dezvoltat instrumentele convenabile și a formulat postulatele de bază ale microflebectomiei moderne. Metoda de flebectomie Varadi oferă rezultate cosmetice excelente fără durere sau spitalizare. Aceasta este o muncă foarte minuțioasă, aproape de bijuterii.
După operația venoasă
Perioada postoperatorie după flebectomia obișnuită „clasică” este destul de dureroasă. Uneori, hematoamele mari sunt o îngrijorare și apare umflarea. Vindecarea rănilor depinde de tehnica chirurgicală a flebologului; uneori există o scurgere de limfă și formarea pe termen lung a cicatricilor vizibile; adesea după o flebectomie majoră rămâne o pierdere a sensibilității în zona călcâiului.
În schimb, după o miniflebectomie, rănile nu necesită sutură, deoarece acestea sunt doar puncții, nu există durere și nicio afectare a nervilor cutanați nu a fost observată în practică. Cu toate acestea, astfel de rezultate ale flebectomiei sunt obținute numai de către flebologi foarte experimentați.























